ņä£ ļĪĀ
ņä¼ņ£Āņóģņ”Ø(fibromatosis)ņØĆ ļ░£ņāØļČĆņ£äņŚÉ ļö░ļØ╝ Ēü¼Ļ▓ī ļ│ĄĻ░ĢņŚÉņä£ ļ░£ņāØĒĢśļŖö Ļ▓ā(abdominal fibromatosis)Ļ│╝ ļ│ĄĻ░Ģ ņÖĖņŚÉņä£ ļ░£ņāØĒĢśļŖö Ļ▓ā(extra-abdominal fibromatosis)ņ£╝ļĪ£ ļéśļłī ņłś ņ׳ļŗż[1]. ņØ┤ ņ¦łĒÖśņØĆ ļæÉĻ▓ĮļČĆ ņśüņŚŁņŚÉņä£ ļō£ļ¼Ė ņ¢æņä▒ ņóģņ¢æņ£╝ļĪ£ ĻĘ╝Ļ▒┤ļ¦ēĻ│äņØś ņä¼ņ£ĀņĢäņäĖĒżĻ░Ć ņ”ØņŗØĒĢśņŚ¼ ļ░£ņāØĒĢśļ®░, ņĪ░ņ¦üĒĢÖņĀüņ£╝ļĪ£ ņ¢æņä▒ņØ┤ņ¦Ćļ¦ī ņŻ╝ņ£ä ņĪ░ņ¦üņØä ņל ņ╣©ļ▓öĒĢśļ®░ ņĀłņĀ£ Ēøä ĻĄŁņåī ņ×¼ļ░£ņØä ņלĒĢśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳ļŗż[1,2].
ņä¼ņ£Āņóģņ”ØņØĆ ņ×äņāüņĀüņ£╝ļĪ£ļŖö ņä▒ņØĖņŚÉņä£ Ļ▓ĮĻ│äĻ░Ć ņóŗņ¦Ć ņĢŖņØĆ ļŗ©ļŗ©ĒĢ£ ņóģĻ┤┤ņØś ĒśĢĒā£ļĪ£ ļéśĒāĆļéśĻ│Ā, ļīĆļČĆļČä ņ¢┤ļŖÉ ņĀĢļÅä Ēü¼ĻĖ░ļĪ£ ņä▒ņןĒĢĀ ļĢīĻ╣īņ¦Ć ļ¼┤ņ”ØņāüņØ┤ļ®░ ļ░£Ļ▓¼ ļŗ╣ņŗ£ Ēü¼ĻĖ░Ļ░Ć ņ╗żņĀĖ ņØ┤ļĪ£ ņØĖĒĢ£ ņĢĢļ░Ģ ņ”ØņāüņØ┤ Ļ░Ćņן ĒØöĒĢśļŗż. ņ╣śļŻīļĪ£ļŖö ņóģņ¢æņØś ņÖäņĀäĒĢ£ ņĀłņĀ£Ļ░Ć ĒĢäņÜöĒĢśļŗż. ļæÉĻ▓ĮļČĆņŚÉ ļ░£ņāØĒĢ£ ņä¼ņ£Āņóģņ”ØņØś Ļ▓ĮņÜ░ ņØĖņĀæĒĢ£ ļČĆņ£äņŚÉ Ļ▓ĮļÅÖļ¦ź, ĻĖ░Ļ┤Ć, ņŗØļÅä, ļćīņŗĀĻ▓Į ļō▒ ņżæņÜöĒĢ£ ĻĄ¼ņĪ░ļ¼╝ņØ┤ ļ¦ÄĻ│Ā ĻĘ╝ļ¦ēļ®┤ņØ┤ ļ│Ąņ×ĪĒĢśņŚ¼ ņÖäņĀä ņĀłņĀ£Ļ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░Ļ░Ć ļ¦Äņ£╝ļ®░, ņóģņ¢æņØś ņĀłņĀ£ ļ▓öņ£äĻ╣īņ¦Ć ņ╣©ļ▓öļÉśņ¢┤ ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉļŖö ņ×¼ļ░£ļźĀņØ┤ ļåÆņØĆ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[1,3].
ļæÉĻ▓ĮļČĆ ņśüņŚŁņŚÉ ļ░£ņāØĒĢ£ ņä¼ņ£Āņóģņ”ØņØĆ ĻĄŁļé┤ ļ¼ĖĒŚīņŚÉ ļō£ļ¼╝Ļ▓ī ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ņ£╝ļ®░, ĒØöĒ׳ ņĀæĒĢśļŖö ņ¦łĒÖśņØĆ ņĢäļŗłņ¢┤ņä£ ņØ┤ņĀäņŚÉļŖö ņłĀ Ēøä ņĪ░ņ¦üĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņ¦äļŗ©ļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśņ£╝ļéś ņĄ£ĻĘ╝ņŚÉļŖö ņżæņŗ¼ļČĆ ļ░öļŖś ņāØĻ▓Ć(core needle biopsy)ņ£╝ļĪ£ ņ¦äļŗ©ļÉśļŖö ņé¼ļĪĆĻ░Ć ļŖśĻ│Āņ׳ļŗż.
ņĀĆņ×ÉļōżņØĆ 6Ļ░£ņøö ņĀäņŚÉ ņÜ░ņŚ░Ē׳ ļ░£Ļ▓¼ĒĢ£ ņÜ░ņĖĪ Ļ▓ĮļČĆņØś ņóģļ¼╝ņØ┤ Ēü¼ĻĖ░Ļ░Ć ņ”ØĻ░ĆĒĢśņŚ¼ ļé┤ņøÉĒĢ£ ļé©ņä▒ņØ┤ ņśüņāüĻ▓Ćņé¼ņÖĆ ņżæņŗ¼ļČĆ ļ░öļŖś ņāØĻ▓ĆņØä ņŗ£Ē¢ēĒĢśņŚ¼ ņłĀ ņĀäņŚÉ ņä¼ņ£Āņóģņ”ØņØä ņ¦äļŗ©ļ░øĻ│Ā ņłśņłĀņĀü ņ╣śļŻī Ēøä ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢ£ ņ”ØļĪĆļź╝ Ļ▓ĮĒŚśĒĢśņŚ¼ ļ¼ĖĒŚīĻ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”Ø ļĪĆ
36ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć 6Ļ░£ņøö ņĀäņŚÉ ņÜ░ņŚ░Ē׳ ņÜ░ņĖĪ Ļ▓ĮļČĆ ņóģļ¼╝ņØä ļ░£Ļ▓¼ĒĢśĻ│Ā ļÅÖļ░ś ņ”Øņāü ņŚåņØ┤ ņ¦Ćļé┤ļŗż ņóģļ¼╝ņØ┤ ņĀÉņĀÉ ņ╗żņĀĖņä£ ņÖĖļČĆ ļ│æņøÉ ļ░®ļ¼Ė Ēøä ļ│ĖņøÉ ņØ┤ļ╣äņØĖĒøäĻ│╝ļĪ£ ņĀäņøÉļÉśņŚłļŗż. ņÜ░ņĖĪ Ļ▓ĮļČĆņØś ņóģļ¼╝ņØĆ 7 cm ņĀĢļÅäņØś Ēü¼ĻĖ░ļĪ£ ļŗ©ļŗ©ĒĢśņśĆĻ│Ā ņĢĮĻ░äņØś Ļ░ĆļÅÖņä▒ņØĆ ņ׳ņŚłļŗż. ņÜ░ņĖĪ ņ¢┤Ļ╣© ĒåĄņ”ØņØĆ ņŚåņŚłņ£╝ļ®░, ņŗĀņ▓┤ Ļ▓Ćņé¼ņŚÉņä£ ņóģļ¼╝ ņ┤ēņ¦ä ņŗ£ ņĢĢĒåĄņØä ļ╣äļĪ»ĒĢ£ ļŗżļźĖ ņØ┤ņāü ņåīĻ▓¼ņØĆ ņŚåņŚłļŗż. ļśÉĒĢ£ ņ¢┤Ļ╣© ļČĆņ£ä ņÖĖņāü ļ░Å ņłśņłĀ ļō▒ņØś Ļ│╝Ļ▒░ļĀźņØĆ ņŚåņŚłļŗż.
ļé┤ņøÉ ņĀä ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮļČĆ ņ┤łņØīĒīīĻ▓Ćņé¼ņŚÉņä£ ņÜ░ņĖĪ ļō▒ņäĖļ¬©ĻĘ╝Ļ│╝ ņ¢┤Ļ╣©ņś¼ļ”╝ĻĘ╝ ņé¼ņØ┤ņØś ļ╣Śņןņ£ä ņśżļ¬®ņŚÉ ņ£äņ╣śĒĢ£ ļČłĻĘĀņ¦łĒĢ£ ņŚÉņĮöņØīņśüņØ┤ ņä×ņŚ¼ ņ׳ļŖö ļé£ĒśĢņØś ņŚ░ļČĆņĪ░ņ¦ü ņóģņ¢æņØ┤ ņØśņŗ¼ļÉśņ¢┤ ņ┤łņØīĒīī ņ£ĀļÅäĒĢśņŚÉ ņżæņŗ¼ļČĆ ļ░öļŖś ņāØĻ▓ĆņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņĪ░ņ¦üĻ▓Ćņé¼Ļ▓░Ļ│╝ ņä¼ņ£Āņóģņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļÉśņ¢┤ ļ│ĖņøÉņ£╝ļĪ£ ņłśņłĀņĀüņØĖ ņ╣śļŻīļź╝ ņ£äĒĢ┤ ņĀäņøÉļÉśņŚłļŗż.
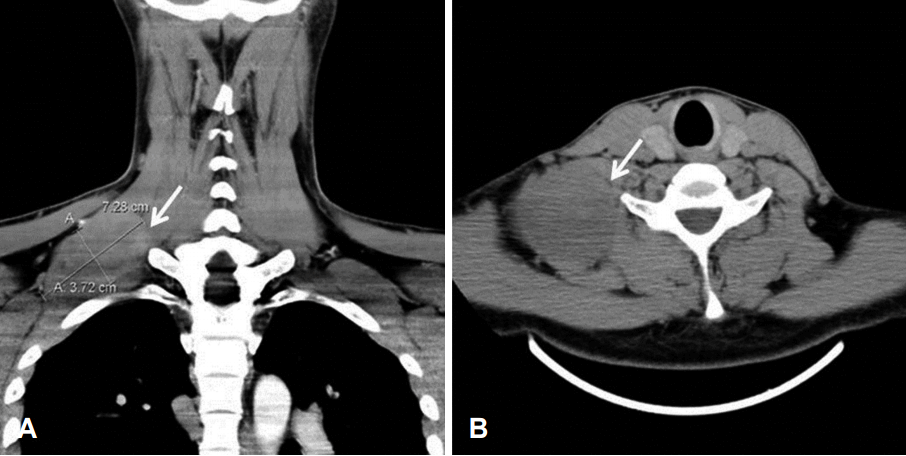
ņÖĖļČĆ ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮļČĆ ņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ ņÜ░ņĖĪ ļ╣Śņן ņ£ä ņśżļ¬®ņŚÉ ņ£äņ╣śĒĢ£ ņ¢┤Ļ╣©ņś¼ļ”╝ĻĘ╝ ļČĆņ£äņŚÉņä£ ņןĻ▓Į 7.28├Ś3.72 cm Ēü¼ĻĖ░ņØś ņĀĆņØīņśüņØś ļé£ĒśĢ ņóģļ¼╝ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 1). ļ│┤ļŗż ņĀĢĒÖĢĒĢ£ Ļ▓Ćņé¼ ļ░Å ņłśņłĀņĀä ĒÅēĻ░Ćļź╝ ņ£äĒĢ┤ ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ņ┤¼ņśüĒĢśņśĆļŗż. T1 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ ņĀĆņŗĀĒśĖ Ļ░ĢļÅäļź╝, T2 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ Ļ│ĀņŗĀĒśĖ Ļ░ĢļÅäļź╝ ļ│┤ņØ┤ļ®░ ņĪ░ņśü ņ”ØĻ░ĢļÉśļŖö ņ╣©ņ£żņä▒ ņŚ░ņĪ░ņ¦ü ņóģļ¼╝ņØ┤ ņÜ░ņĖĪ ņ¢┤Ļ╣©ņś¼ļ”╝ĻĘ╝ ļČĆņ£äņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļśÉĒĢ£ ņóģļ¼╝Ļ│╝ ļØĀņ▓śļ¤╝ ņŚ░Ļ▓░ļÉ£ ņĪ░ņ¦üņØ┤ ņÜ░ņĖĪ 4ļ▓ł Ļ▓ĮņČöļ╝łņØś Ļ░ĆļĪ£ļÅīĻĖ░ņŚÉ ņØ┤ņ¢┤ņĀĖ ņ׳ļŖö ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 2).
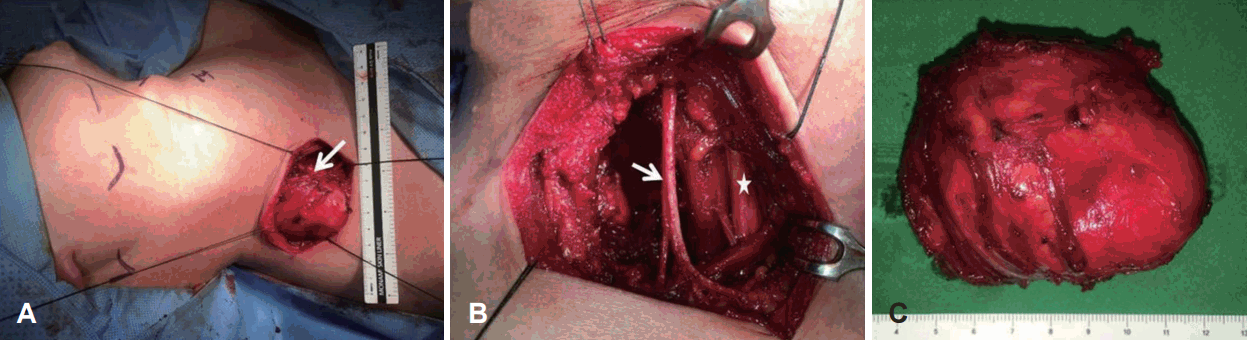
ĻĖ░ļŖźļ®┤ņŚÉņä£ ņןņĢĀļŖö ņŚåņŚłņ¦Ćļ¦ī ņóģļ¼╝ņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ╗żņ¦ĆĻ│Ā ņ׳ņ¢┤ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļ│æļ│Ć ļČĆņ£äņŚÉņä£ ĒÜĪņĀłĻ░£ļź╝ Ļ░ĆĒĢ£ Ēøä Ēö╝ĒīÉņØä Ļ▒░ņāüĒĢśņśĆļŗż. ļ╣Śņןņ£äņŗĀĻ▓ĮņØä ļ│┤ņĪ┤ĒĢśļ®┤ņä£ ņóģļ¼╝ ņāüļ░®ņØś ņŚ░ļČĆņĪ░ņ¦üņØä ņĀ£Ļ▒░ĒĢśņŚ¼ ļ│æļ│ĆņØä ļģĖņČ£ĒĢśņśĆļŗż(Fig. 3A). ņóģļ¼╝ņØĆ ņÜ░ņĖĪ ņ¢┤Ļ╣©ņś¼ļ”╝ĻĘ╝ņØä ņżæņŗ¼ņ£╝ļĪ£ ņÜ░ņĖĪ Ļ▓ĮņČö Ļ░ĆļĪ£ļÅīĻĖ░ņÖĆ Ļ░ĢĒĢśĻ▓ī ņ£Āņ░®ļÉśņ¢┤ ņ׳ņŚłĻ│Ā ņāüņÖäņŗĀĻ▓Įņ┤ØņØś ņ╣©ļ▓öņØĆ ņŚåņŚłļŗż. ņ╣©ļ▓öļÉ£ ĻĘ╝ņ£ĪņØś ņØ╝ļČĆļź╝ ĒżĒĢ©ĒĢśņŚ¼ ņóģļ¼╝ņØä ņĀłņĀ£ĒĢ£ Ēøä ņŚ░ņĀæĒĢ£ Ļ▓ĮņČöļ╝ł Ļ░ĆļĪ£ļÅīĻĖ░ņØś ņØ╝ļČĆļź╝ ņĀ£Ļ▒░ĒĢśņŚ¼ ņĄ£ļīĆĒĢ£ ļé©ļŖö ņĪ░ņ¦üņØ┤ ņŚåļÅäļĪØ ĒĢśņśĆļŗż(Fig. 3B). ņ£ĪņĢł ņåīĻ▓¼ņ£╝ļĪ£ Ļ▓Ćņ▓┤ļŖö 7.5├Ś6├Ś4 cm Ēü¼ĻĖ░ņØś ņØ╝ļČĆļŖö Ēö╝ļ¦ēņ£╝ļĪ£ ļæśļ¤¼ņŗĖņØĖ ļ░▒ņāē ņóģļ¼╝ļĪ£ ņŻ╝ņ£ä ĻĘ╝ņ£ĪņØä ņ╣©ņ£żĒĢśĻ│Ā ņ׳ņŚłļŗż(Fig. 3C). Ļ▓░ņåÉļČĆņ£äļŖö ļ░░ņĢĪĻ┤Ć 1Ļ░£ļź╝ ļäŻĻ│Ā ņĢĢļ░Ģ ņåīļÅģņØä ĒĢśņśĆļŗż. ņĪ░ņ¦üļ│æļ”¼ ņåīĻ▓¼ņØĆ ļ░®ņČöĒśĢ ņäĖĒżļōżļĪ£ ĻĄ¼ņä▒ļÉ£ ņä¼ņ£Āļŗżļ░£ ņé¼ņØ┤ņŚÉ ĻĄÉņøÉņä¼ņ£ĀņåŹ(collagen bundle)ņØ┤ Ļ┤Ćņ░░ļÉśņ¢┤ ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”Ø(desmoid-type fibromatosis)ņ£╝ļĪ£ ņ¦äļŗ©ļÉśņŚłļŗż(Fig. 4).
ņłĀ Ēøä ņÜ░ņĖĪ ņ¢┤Ļ╣©ņØś ļČłĒÄĖĻ░ÉņØĆ ĒśĖņåīĒĢśņśĆņ¦Ćļ¦ī ņ¢┤Ļ╣© ņÜ┤ļÅÖņØä ļ╣äļĪ»ĒĢ£ ļŗżļźĖ ņØ┤ņāü ņåīĻ▓¼ņØĆ ņŚåņŚłņ£╝ļ®░, ņłĀ Ēøä 5ņØ╝ņ¦ĖņŚÉ Ēć┤ņøÉĒĢśņśĆļŗż. ņŻ╝ņÜö ĻĄ¼ņĪ░ļ¼╝Ļ│╝ ņØĖņĀæĒĢ┤ ņ׳ņ¢┤ ņČ®ļČäĒĢ£ ņĀłņĀ£ņŚ░ņØä ĒÖĢļ│┤ĒĢśņ¦Ć ļ¬╗ĒĢśņŚ¼ ņ×¼ļ░£ņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢ┤ ņČöĻ░Ć ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ĻČīņ£ĀĒĢśņŚ¼ ņłśņłĀ ļČĆņ£äļź╝ ĒżĒĢ©ĒĢśņŚ¼ ļ╣Śņןņ£ä ļČĆņ£äņŚÉ ņ┤Ø 5000 cGy Ļ│äĒÜŹĒĢśņŚÉ ņŗ£Ē¢ēĒĢśĻ│Ā, Ēśäņ×¼ ņÖĖļל Ļ▓ĮĻ│╝Ļ┤Ćņ░░ ņżæņØ┤ļŗż.
Ļ│Ā ņ░░
ņä¼ņ£Āņóģņ”ØņØĆ ļ░£ņāØņ£äņ╣śņŚÉ ļö░ļØ╝ ļ│ĄĻ░Ģ ļé┤ ļ░Å ļ│ĄĻ░Ģ ņÖĖ ņä¼ņ£Āņóģņ”Øņ£╝ļĪ£ ļéśļēśļ®░, ĒŖ╣Ē׳ ņ×äņāüņĀüņ£╝ļĪ£ ĻĄŁņåī ņ×¼ļ░£ņØä ņלĒĢśļŖö ĒŖ╣ņä▒ņØ┤ ņ׳ļŖö Ļ│ĄĻ▓®ņä▒ ņä¼ņ£Āņóģņ”Ø(aggressive fibromatosis)ņØś Ļ▓ĮņÜ░ ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ļŖö ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”Ø(desmoid-type fibromatosis)ņ£╝ļĪ£, ņ£ĪņĢłņĀüņ£╝ļĪ£ļŖö Ļ▒┤(tendon)Ļ│╝ Ļ░ÖņØĆ ļ¬©ņ¢æņØä ĒĢśĻ│Ā ņ׳ņ¢┤ ņ£Āņä¼ņ£Āņóģ(desmoid tumor)ņ£╝ļĪ£ ļČłļ”¼ĻĖ░ļÅä ĒĢ£ļŗż[4]. ņä¼ņ£Āņóģņ”ØņØĆ ĻĘ╝Ļ▒┤ļ¦ēĻ│ä(musculoaponeurotic system)ņŚÉņä£ ĻĖ░ņøÉĒĢśļŖö ņ¢æņä▒ ņä¼ņ£Āņä▒ ņ”ØņŗØ ļ│æļ│Ćņ£╝ļĪ£[2], ņØĖĻĄ¼ ļ░▒ļ¦ī ļ¬ģļŗ╣ 2.4~4.3ļ¬ģņØś ļ░£ņāØļ╣łļÅäļź╝ ļ│┤ņØ┤ļŖö ļ¦żņÜ░ ļō£ļ¼Ė ņ¦łĒÖśņØ┤ļ®░, ļ¬©ļōĀ ņä¼ņ£Āņóģņ”ØņØś 2/3Ļ░Ć ļ│ĄļČĆņŚÉņä£ ļ░£ņāØĒĢ£ļŗż[5]. ļ│ĄĻ░Ģ ņÖĖ ņä¼ņ£Āņóģņ”Ø ņżæ ļæÉĻ▓ĮļČĆņŚÉņä£ ļ░£ņāØĒĢśļŖö ņä¼ņ£Āņóģņ”ØņØĆ ņĢĮ 10~25% ņĀĢļÅäļź╝ ņ░©ņ¦ĆĒĢśĻ│Ā, Ļ▓ĮļČĆ, ņ¢╝ĻĄ┤, ĻĄ¼Ļ░Ģ ļé┤, ļæÉĒö╝ ļō▒ņŚÉ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[1-3,5-7]
ņä¼ņ£Āņóģņ”ØņØś ļ░£ļ│æņÜöņØĖņŚÉ ļīĆĒĢ┤ņä£ļŖö ņŚ¼ļ¤¼ Ļ░ĆņäżņØ┤ ņ׳ļŗż. ņä¼ņ£Āņóģņ”Ø ĒÖśņ×ÉņŚÉņä£ ņłśņłĀ ļō▒ ņÖĖņāüņØś ļ│æļĀźņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢä ņłśņłĀ ļČĆņ£äņØś ļ»Ėņä▒ņłÖ ņä¼ņ£ĀņĢäņäĖĒżĻ░Ć ņ”ØņŗØĒĢśļ®┤ņä£ ņóģņ¢æņØä ĒśĢņä▒ĒĢ£ļŗżļŖö Ļ░ĆņäżļÅä ņ׳Ļ│Ā, ņ×äņŗĀ Ēś╣ņØĆ ņŚÉņŖżĒŖĖļĪ£Ļ▓ÉņØ┤ ļåÆņØĆ Ļ▓ĮņÜ░ņŚÉ ņä¼ņ£Āņóģņ”ØņØś ņ”ØņŗØņØ┤ Ļ░ĆņåŹļÉśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳ņ¢┤ ĒśĖļź┤ļ¬¼ņŚÉ ņØśĒĢ£ ļ░£ņāØĒĢ£ļŗżļŖö Ļ░ĆņäżļÅä ņ׳ļŗż. ļśÉĒĢ£ Ļ░Ćļō£ļäł ņ”ØĒøäĻĄ░(Gardner syndrome)Ļ│╝ Ļ░ÖņØĆ ņ£ĀņĀäņ¦łĒÖśņŚÉņä£ ņä¼ņ£Āņóģņ”ØņØś ņ£Āļ│æļźĀņØ┤ ļåÆņØĆ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ¢┤ ņ£ĀņĀäņØĖņ×ÉņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ļŗżļŖö Ļ░ĆņäżļÅä ņ׳ļŗż[1,2,4].
ņä¼ņ£Āņóģņ”ØņØś ņ¦äļŗ©ņØĆ ņĀłņĀ£ Ēøä ņĪ░ņ¦üĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ņä£ Ļ░ĆļŖźĒĢśļŗż. ņóģņ¢æņØĆ Ļ▓ĮĻ│äĻ░Ć ņל ņ¦Ćņøīņ¦Ćņ¦Ć ņĢŖļŖö ĒÜīļ░▒ņāēņØś Ļ▓░ņĀłļĪ£ņä£, ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ ļŗżņ¢æĒĢ£ ļČäĒÖöļź╝ ļ│┤ņØ┤ļŖö ņä¼ņ£Āļ¬©ņäĖĒżļōżļĪ£ ĻĄ¼ņä▒ļÉ£ļŗż. ņä¼ņ£Āņóģņ”ØņØĆ ņäĖĒż ļ░ĆļÅäĻ░Ć ļé«Ļ│Ā ĻĄÉņøÉņ¦łņØ┤ ĒÆŹļČĆĒĢśļ®░, ļ░®ņČöĒśĢ ņäĖĒżļōżļĪ£ ĻĄ¼ņä▒ļÉ£ ņä¼ņ£Āļŗżļ░£ ņé¼ņØ┤ņŚÉ ĻĄÉņøÉņä¼ņ£ĀņåŹ(collagen bundle)ņØ┤ Ļ┤Ćņ░░ļÉśļŖö ļ│æļ”¼ĒĢÖņĀü ņåīĻ▓¼ņØä ļ│┤ņØĖļŗż[4]. ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ ņäĖĒż ļ░ĆļÅäĻ░Ć ļåÆņØĆ Ļ▓ĮņÜ░ļŖö ņä¼ņ£Āņ£Īņóģ(fibrosarcoma)Ļ│╝ Ļ░Éļ│äĒĢśņŚ¼ņĢ╝ ĒĢśļ®░, ļé«ņØĆ ņ”ØņŗØļŖźĻ│╝ ņĢäĻĄÉņ¦łņØś ņ╣©ņ░® ĻĘĖļ”¼Ļ│Ā ņäĖĒżņØś ņØ┤ĒśĢņä▒ņØ┤ļéś ņØ┤ņāü ņ£Āņé¼ļČäņŚ┤ņØ┤ ņŚåļŗżļŖö ņĀÉņ£╝ļĪ£ Ļ░Éļ│äĒĢĀ ņłś ņ׳ļŗż[4]. ņä¼ņ£Āņóģņ”ØņØĆ ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ ļČäļźśĒĢśņśĆņØä ļĢī ņ£Āņä¼ņ£ĀĒśĢ ņÖĖņŚÉļÅä ļŗżņäĖĒżĒśĢ(cellular type)Ļ│╝ ņä¼ņ£ĀņĢäņäĖĒżĒśĢ(fibroblastic type)ņ£╝ļĪ£ ļéśļłäĻĖ░ļÅä ĒĢ£ļŗż[8].
ņäĖņ╣©ĒØĪņØĖĻ▓Ćņé¼ļĪ£ļŖö ņ¦äļŗ©ĒĢśĻĖ░ņŚÉ ņČ®ļČäĒĢ£ ņĪ░ņ¦üņØä ņ¢╗ĻĖ░ ņ¢┤ļĀżņÜ░ļ®░, ņżæņŗ¼ļČĆ ļ░öļŖś ņāØĻ▓ĆņØä ĒĢśļ®┤ ņĪ░ņ¦üĒĢÖņĀü ņ¦äļŗ©ņØ┤ Ļ░ĆļŖźĒĢśļŗż. ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØĆ ļ│æļ│ĆņØś ļ▓öņ£äļź╝ ĒÖĢņØĖĒĢśļŖö ļŹ░ ņÜ░ņłśĒĢ£ ņśüņāüĻ▓Ćņé¼ļĪ£ ļ│æļ│ĆņØ┤ T1 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ļŖö ĻĘĀņØ╝ĒĢ£ ņĀĆņŗĀĒśĖ Ļ░ĢļÅäļź╝, T2 Ļ░ĢņĪ░ņśüņāüņŚÉņä£ļŖö ļČłĻĘĀņ¦łĒĢ£ Ļ│ĀņŗĀĒśĖ Ļ░ĢļÅäļź╝ ļ│┤ņØ┤Ļ│Ā, ņĀäļ░śņĀüņ£╝ļĪ£ ņĪ░ņśü ņ”ØĻ░ĢļÉśļŖö ņåīĻ▓¼ņØä ļ│┤ņØ┤ļ®░ ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ņØ┤ļ¤¼ĒĢ£ ņåīĻ▓¼ņØä ļéśĒāĆļé┤ņŚłļŗż[9].
ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”ØņØś ņ╣śļŻīļŖö ņóģĻ┤┤ņØś Ļ▓ĮĻ│äļź╝ ĒżĒĢ©ĒĢśļŖö ņÖäņĀä ņĀłņĀ£ļź╝ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņČöņ▓£ļÉśĻ│Ā ņ׳ļŗż[1-3,4-7]. ĒĢśņ¦Ćļ¦ī ļæÉĻ▓ĮļČĆļŖö ĒĢ┤ļČĆĒĢÖņĀü ĻĄ¼ņĪ░Ļ░Ć ļ│Ąņ×ĪĒĢśĻ│Ā ņżæņÜö ĻĄ¼ņĪ░ļ¼╝ņØ┤ ņØĖņĀæĒĢ┤ ņ׳ņ¢┤ ļ│æļ│ĆņØś ņČ®ļČäĒĢ£ ļģĖņČ£ņØ┤ ņĀ£ĒĢ£ļÉśņ¢┤ ņÖäņĀä ņĀłņĀ£Ļ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż[1,2,4,9,10]. ņżæņÜöĒĢ£ ņןĻĖ░ļōżņŚÉ ņ╣©ļ▓öņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉļŖö ĻĖ░ļŖźņĀü ņĀłņĀ£ļź╝ ņŗ£Ē¢ēĒĢ©ņ£╝ļĪ£ņŹ© Ēīö ņ¢╝ĻĖ░ ņŗĀĻ▓ĮņØ┤ļéś ĒÜĪĻ▓Įļ¦ē ņŗĀĻ▓Į, ņ▓ÖņłśļČĆņŗĀĻ▓Į, Ļ▓ĮļÅÖļ¦ź ļō▒ņØś ņżæņÜö ĻĄ¼ņĪ░ļ¼╝ļōżņØä ļ│┤ņĪ┤ĒĢśļ®┤ņä£ ņĄ£ļīĆĒĢ£ ņóģĻ┤┤ļź╝ ņĀ£Ļ▒░ĒĢśļŖö ņłĀņŗØņØä ņŗ£Ē¢ēĒĢśņŚ¼ņĢ╝ ĒĢ£ļŗż[1]. ņłśņłĀņØä Ļ│äĒÜŹĒĢĀ ļĢī ņ╗┤Ēō©Ēä░ļŗ©ņĖĄņ┤¼ņśüņØ┤ļéś ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāü ļō▒ņ£╝ļĪ£ ļ│æļ│ĆņØś ļ▓öņ£äļź╝ ĒīīņĢģĒĢśņŚ¼ ņÖĖĻ│╝ņĀü ņĀłņĀ£ ļ░®ļ▓ĢņØś Ļ│äĒÜŹņØä ņäĖņÜ░ļŖö ļŹ░ ļÅäņøĆņØä ļ░øņĢäņĢ╝ ĒĢśļ®░, ņłśņłĀ ņĀäņŚÉ ĒÖśņ×ÉņŚÉĻ▓ī ļ░£ņāØ Ļ░ĆļŖźĒĢ£ ĒĢ®ļ│æņ”ØņØä ļ»Ėļ”¼ ņśłņĖĪĒĢśĻ│Ā Ļ│Āņ¦ĆĒĢśņŚ¼ņĢ╝ ĒĢ£ļŗż[11].
ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”ØņØĆ ņÖäņĀä ņĀłņĀ£Ļ░Ć ļČłĻ░ĆļŖźĒĢ£ Ļ▓ĮņÜ░ ņłĀ Ēøä ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢ©ņ£╝ļĪ£ņŹ© Ēü¼ĻĖ░ Ļ░Éņåīļź╝ ņ£ĀļÅäĒĢ┤ ļ│╝ ņłś ņ׳ņ£╝ļéś, ĻĘĖ ĒÜ©ņÜ®ņä▒ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņĢäņ¦ü ļģ╝ļ×ĆņØ┤ ļÉśĻ│Ā ņ׳ļŗż[1,2]. ĒĢśņ¦Ćļ¦ī ņĀĆņ×ÉļōżņØ┤ ņ░ĖĻ│ĀĒĢ£ ļ¦ÄņØĆ ļ¼ĖĒŚīņāü ņóģĻ┤┤ļź╝ ļČłņÖäņĀä ņĀłņĀ£ĒĢśņŚ¼ ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņČöĻ░ĆĒĢ£ Ļ▓ĮņÜ░ņŚÉ ņ×¼ļ░£ļźĀņØ┤ ļé«ņØĆ Ļ▓āņØä ņĢī ņłś ņ׳ņŚłĻ│Ā(Table 1), ļ│Ė ņ”ØļĪĆ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņżæņÜö ņŗĀĻ▓ĮĻ│╝ ņØĖņĀæĒĢśĻ│Ā, Ļ▓ĮņČöņØś Ļ░ĆļĪ£ļÅīĻĖ░ņŚÉ ņ£Āņ░®ļÉśņ¢┤ ņ׳ņ¢┤ Ļ░ĆļĪ£ļÅīĻĖ░Ļ╣īņ¦Ć ņĀ£Ļ▒░ĒĢśņśĆņ£╝ļéś ņČ®ļČäĒĢ£ ņĀłņĀ£ņŚ░ņØä ĒÖĢļ│┤ĒĢśĻĖ░ ņ¢┤ļĀżņøī ĒÖśņ×ÉņŚÉĻ▓ī ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ĻČīņ£ĀĒĢśņŚ¼ ņŗ£Ē¢ēĒĢśņśĆļŗż[12-15].
Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”ØņØ┤ ļæÉĻ▓ĮļČĆ ņśüņŚŁņŚÉņä£ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ ĒĢ┤ļČĆĒĢÖņĀüņØĖ ĻĄ¼ņĪ░ļĪ£ ņØĖĒĢśņŚ¼ ņłśņłĀ ņŗ£ņŚÉ ņČ®ļČäĒĢ£ ņĀłņĀ£ņŚ░ņØä ĒÖĢļ│┤ĒĢśņ¦Ć ļ¬╗ĒĢĀ ņłś ņ׳ņ£╝ļ®░, ņØ┤ļ¤¼ĒĢ£ ĻĖ░ļŖźņĀü ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ ņ×¼ļ░£ņØä ņżäņØ┤ĻĖ░ ņ£äĒĢśņŚ¼ ņŚ¼ļ¤¼ ļ¼ĖĒŚīņØä ņ░ĖĻ│ĀĒĢśņŚ¼ ņłĀ Ēøä ņČöĻ░ĆņĀüņØĖ ļ░®ņé¼ņäĀ ņ╣śļŻīĻ░Ć ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗżĻ│Ā ņĀĆņ×ÉļōżņØĆ ĒīÉļŗ©ĒĢśņśĆļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ ņĀĆņ×ÉļōżņØĆ ņ£Āņä¼ņ£ĀĒśĢ ņä¼ņ£Āņóģņ”ØņØä ņżæņŗ¼ļČĆ ļ░öļŖś ņāØĻ▓ĆĒĢśņŚ¼ ņ¦äļŗ©ĒĢśĻ│Ā ņóģņ¢æ ņĀłņĀ£ Ēøä ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņČöĻ░ĆļĪ£ ņŗ£Ē¢ēĒĢ£ ĻĘĆņżæĒĢ£ Ļ▓ĮĒŚśņØä ĒĢśņśĆĻĖ░ņŚÉ ļ¼ĖĒŚīĻ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ļ│┤Ļ│ĀĒĢśļŖö ļ░öņØ┤ļŗż.