신경섬유종증 제 2형 환자에서 자기공명영상 촬영을 고려한 인공와우 이식술 1예
A Case of Cochlear Implantation in the Patient With Neurofibromatosis Type II Considering Magnetic Resonance Imaging
Article information
Trans Abstract
Cochlear implantation is the treatment of choice for patients with profound sensorineural hearing loss. Neurofibromatosis type II is a multiple tumor syndrome caused by gene mutation, and MRI is necessary for follow up. When patients with cochlear implantation undergo MRI, pain, dislocation of the device, and artifacts of the image are common problems. The degree of image artifacts may vary depending on the implant position. We report a case of neurofibromatosis type II diagnosed in a patient, who received cochlear implantation in a position most optimal for observation of vestibular schwannoma via MRI.
서 론
인공와우 이식술은 심도 감각신경성 난청의 최선의 치료법으로, 400000명 이상의 환자에서 시행되어 왔으며 점차 시행 빈도가 늘고 있다[1].
신경섬유종증 제 2형(neurofibromatosis type 2)은 NF2 tumor suppressor gene의 돌연변이로 인해 일어나는 다발성 종양 증후군이다. 양측성의 전정신경초종(vestibular schwannoma) 은 신경섬유종증 제 2형 환자에서 독특하게 나타나는 특성으로, 약 90%-95%의 환자에서 발견된다 [2]. 신경섬유종증 제 2형 환자의 진단과 추적 관찰을 위해서는 자기공명영상의 시행이 필수적이다 [3].
따라서 신경섬유종증 제 2형 환자에게 인공와우 이식술을 할 때에는 자기공명영상에 대한 고려가 필수적이다. 인공와우 이식술을 시행받은 환자에서 자기공명영상 촬영을 시행할 때에는 몇 가지 주요하게 고려해야 할 문제점들이 있다. 첫 번째로, 피부 아래의 magnetic receiver coil이 촬영 중에 통증을 유발할 수 있다. 두 번째로, 내부 장치에 포함된 자석이 탈출하거나 분리될 수 있으며, 세 번째로, 내부장치의 자석이 영상의 인공음영(artifacts)을 유발해 정확한 진단적 평가가 어려울 수 있다[4]. 특히 신경섬유종증 제 2형 환자의 경우 양측 내이도에 있는 종양의 성장을 추적 관찰해야 하므로 이 부분에 인공음영이 발생하지 않도록 인공와우 내부 장치를 위치시키는 전략이 필요하다.
저자들은 신경섬유종증 제 2형 진단을 받은 환자에서, 문헌 고찰을 통하여 추후 지속적인 자기공명영상 추적 관찰을 위해 최적의 위치에 인공와우 이식기를 삽입하였고, 이에 증례를 보고하고자 한다.
증 례
환자는 봉제일로 인한 소음노출력이 있는 43세 여자 환자로, 양측 청력저하로 인하여 20년 전부터 우측 보청기를 사용해왔다. 2013년 좌측 돌발성 난청으로 인해 본원 이비인후과 외래에 내원하였고, 당시 시행한 순음청력검사는 우측 기도 75 dB, 골도 68 dB 및 좌측 무반응으로 측정되었다. 어음 인지도 검사는 우측 64%로 나타났고, 스테로이드 치료를 하였지만 회복되지 않았으며, 이후 우측 보청기를 사용하면서 지냈다. 2019년에 우측 청력저하 악화로 내원하였고, 순음청력검사상 우측 기도 77 dB, 골도 68 dB로 큰 차이 없었으나 단어인지도 검사가 12%로 2013년과 비교해 대폭 감소한 소견을 보였고, 역시 스테로이드 치료에 반응하지 않아 약 4개월간 추적 관찰 후 인공와우 이식술을 시행하기로 결정하였다. 측두골 자기공명영상에서 우측 내이도에 1.5 mm, 좌측 내이도에 1.1 mm 크기의 전정신경초종 및 상돌기(clinoid)와 후각구부(olfactory groove)에 각각 13 mm와 22 mm의 수막종(meningioma)이 확인되어 신경섬유종증 제 2형으로 진단되었다(Fig. 1). 인공와우장치는 이식 후 자기공명영상 촬영 시 자석의 진동으로 인한 통증이나 자석의 탈출을 방지하기 위해 diametric magnet design이 적용된 Mi1200 SYNCHRONY (MED-EL, Innsbruck, Austria)를 선택하였다. 인공음영에 의해 내이도가 최대한 덜 방해할 수 있는 위치에 내부장치를 삽입하기 위해 비근점(nasion)-외이도를 연결한 선에서 90도 각도로 외이도에서 최대한 위쪽에 삽입하기로 결정하였다. 전극의 총 길이는 135 mm에서 cochlea 내부로 들어갈 활성전극의 길이 28 mm와 수용자극기(receiverstimulator) 길이 약 17 mm를 빼면 정원창에서 내부장치의 최하단부까지의 거리는 최대 90 mm 정도가 가능하지만, 전극을 정원창으로 안전하게 삽입하고 삽입 후 전극이 움직이지 않도록 하기 위하여 20 mm의 여유가 유양동 내에 남도록 내부장치의 최하단부가 외이도에서 직상방으로 70 mm에 위치하도록 well 작업하였다(Fig. 2). 수술 후 촬영한 Stenver’s view 단순촬영을 통해 적절한 위치에 삽입된 것을 확인하였다(Fig. 3A). 수술 후 1달째 외부장치를 착용한 모습은 Fig. 3B와 같고, 첫 번째 조율(mapping)을 하였다. 수술 1년 후 5번째 조율에서 환자는 전화 통화도 가능하고 듣는 데 불편함을 느끼지 않는다고 하였다. 수술 13개월 후 종양의 추적 관찰을 위해 3.0 테슬라 내이도 자기공명영상(Magnetom Skyra 3.0T, Siemens Healthineer, Forchheim, Germany) 촬영을 하였고, 장치의 고정을 위한 머리띠 없이 시행하였으며, 환자는 소음은 있었지만 통증은 호소하지 않았다. 영상에서도 상대적으로 수술 전 발견된 모든 종양들을 성공적으로 관찰할 수 있었고 그 크기의 변화는 없는 것을 확인할 수 있었다. 우측 내이도 부근은 자석에 의한 인공음영이 일부 있고 종양이 워낙 작아서 축상면 영상에서는 명확히 보이지는 않았지만 내이도 밖까지 종양이 자라는지 여부를 확인하는 데에는 큰 문제가 없었고, 관상면 영상에서는 우측 내이도 내 1.5 mm의 종양을 명확히 확인할 수 있었다(Fig. 4).
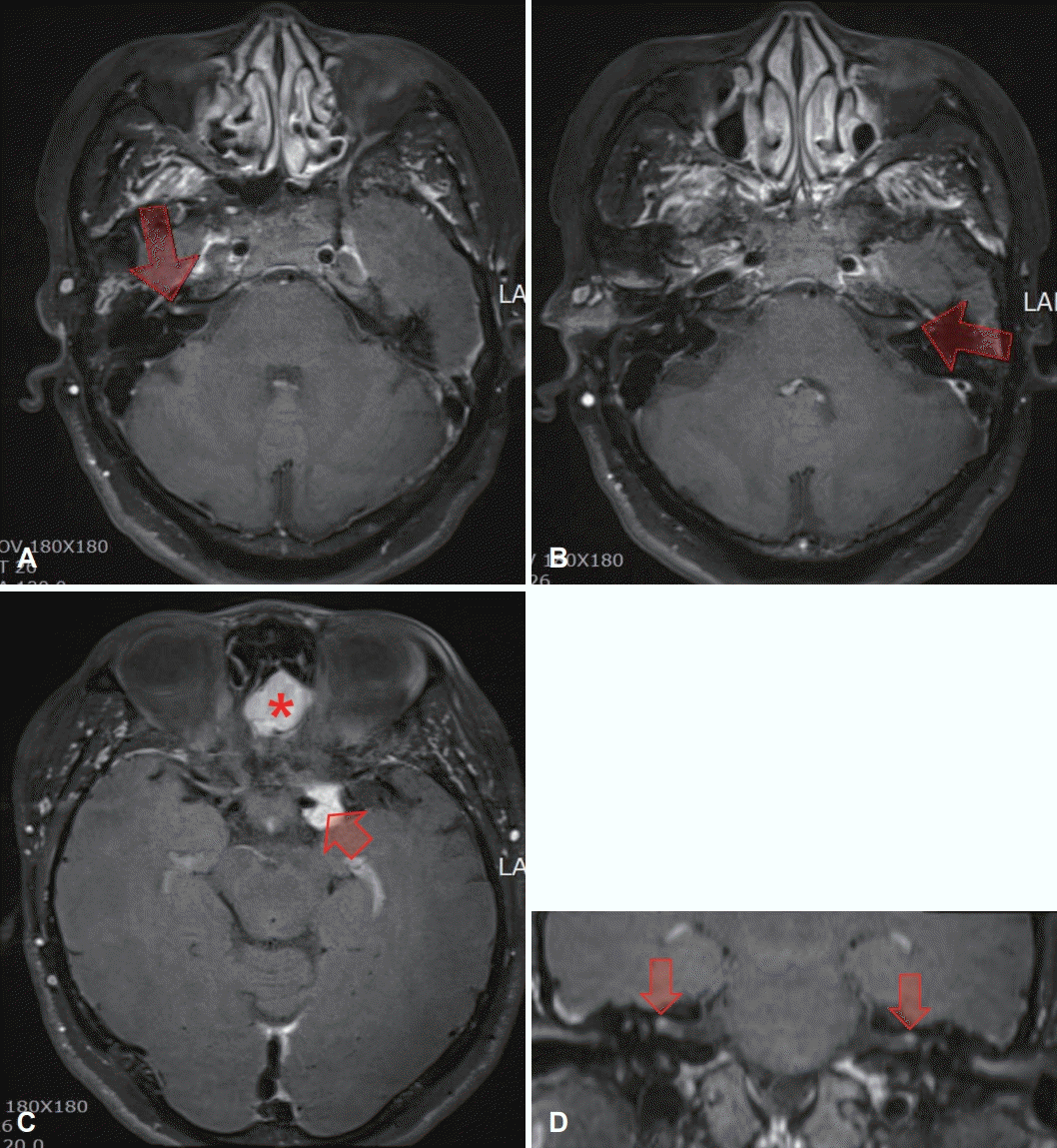
Preoperative gadolinium-enhanced T1-weighted MR image of the patient. Axial MR image shows a vestibular schwannoma at right internal auditory canal (1.5 mm; arrow) (A), a vestibular schwannoma at left internal auditory canal (1.1mm; arrow) (B), and a meningioma at left clinoid (13 mm; arrow) and a meningioma at olfactory groove (22 mm; asterisk) (C). Coronal MR image shows vestibular schwannomas at both internal auditory canal (arrows) (D).
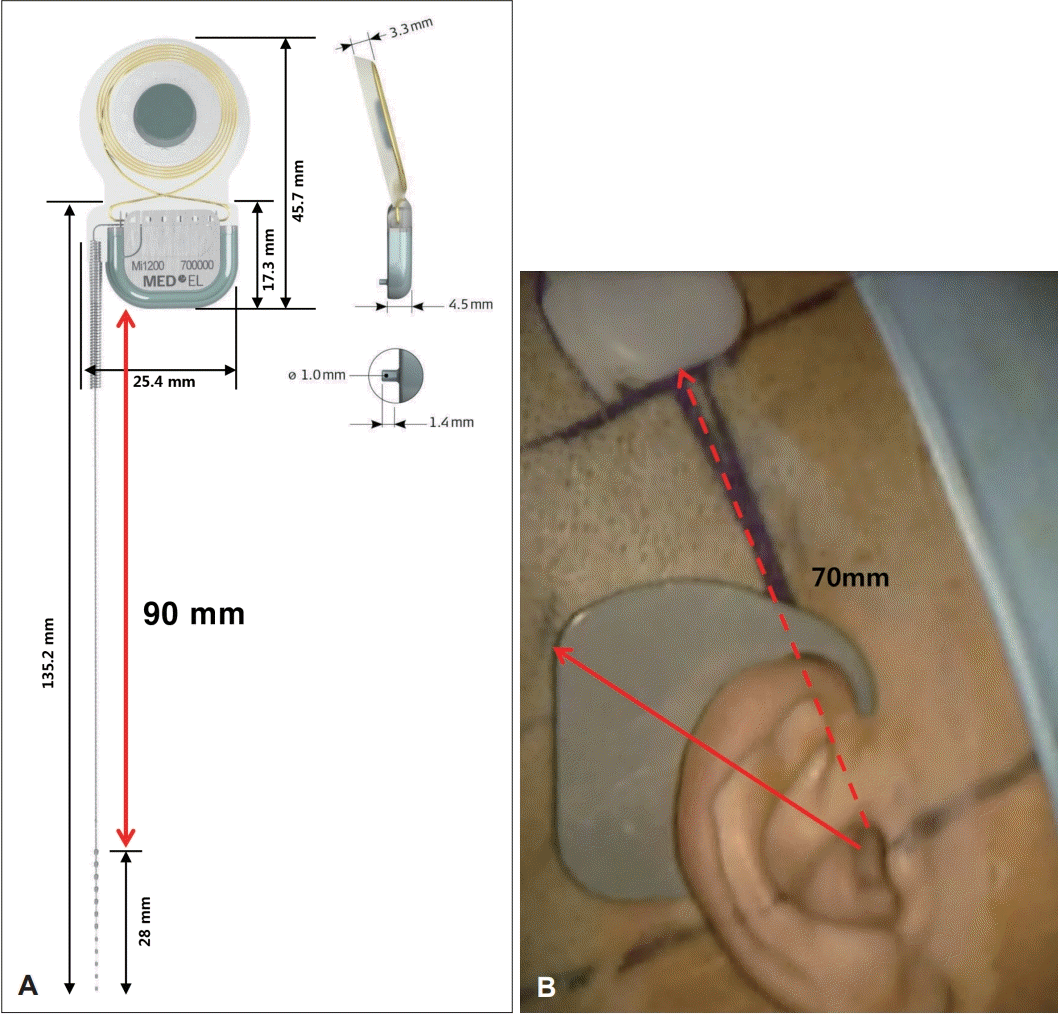
The length of the electrode from the round window to the lower part of the internal device was up to 90 mm. The well was made at 70 mm distance directly upward from the external auditory canal to leave the 20 mm length of the electrode as an extra in the mastoid cavity after electrode was inserted into round window. A: Schematic diagram of the cochlear implantation device. B: Implant position of the device in standard cases (arrow) and in the current case (arrow with dotted line).
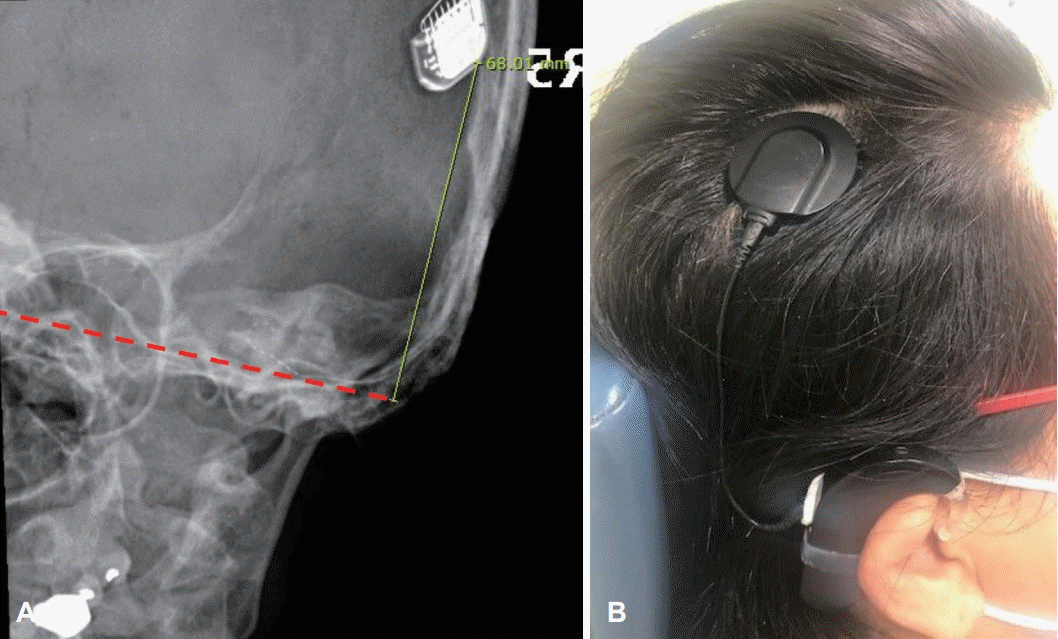
A: Postoperative mastoid Stenver’s view shows the implant located at 68.01 mm distance, 90 degree from nasion-external auditory canal line (dotted line). B: Side view of the patient wearing an external device.
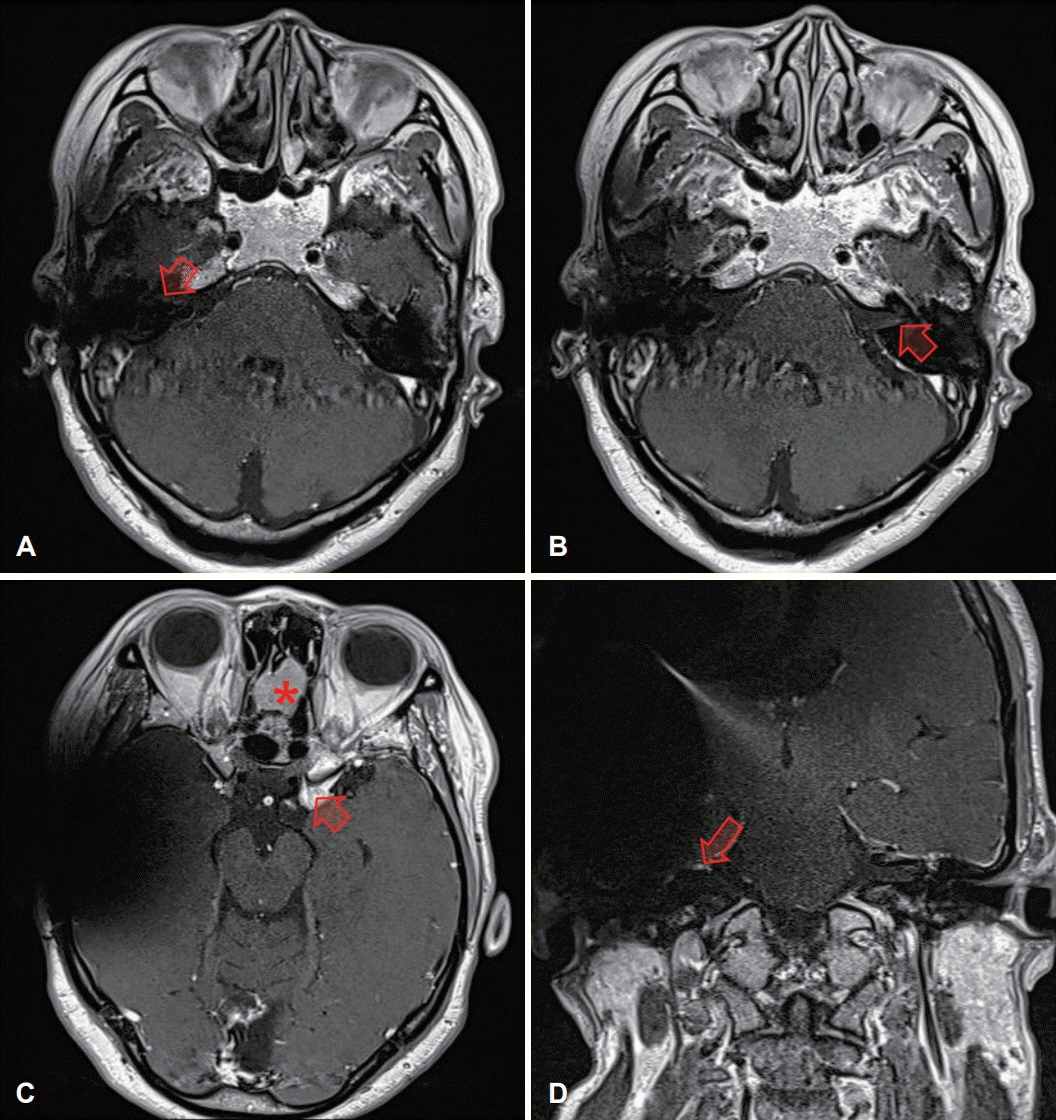
Postoperative gadolinium-enhanced MR image of the patient. Axial MR image shows no growth of a vestibular schwannoma at right internal auditory canal (arrow) (A), a vestibular schwannoma at left internal auditory canal (arrow) (B), and a meningioma at left clinoid (arrow) and a meningioma at olfactory groove (asterisk) (C). Coronal MR image shows a vestibular schwannoma at right internal auditory canal (arrow) (D).
고 찰
인공와우 이식 환자에서 자기공명영상을 시행할 때에는 환자의 통증, 장치 탈출, 영상의 인공음영이라는 문제점이 발생할 수 있다. 초기에는 자기공명영상 촬영 시 내부 자석 장치를 지지해주기 위한 머리띠를 보조적으로 이용하였으나, MEDEL사의 SYNCHRONY를 필두로 현재는 rotatable selfaligning holding magnet을 적용해 외부의 자기장 축에 대해 장치의 자기장을 자동으로 평행하게 정렬해 주는 장치들이 개발되었다[1,5]. 이러한 장치들은 3.0 테슬라에서 자석 제거나 머리띠 없이 자기공명영상 촬영이 가능하며 기존 장치들에서 발생하였던 환자의 통증이나 장치의 탈출 등의 문제를 해결하였다[1,6]. 그러나 인공와우장치에 포함된 자석에 의한 자기공명영상의 인공음영은 여전히 극복하지 못한 문제이다. Wagner 등[4]은 제거 가능한 자석을 가진 인공와우 장치를 이용해 자기공명영상 시행 전 자석을 제거하고 촬영하여 인공음영을 최소화하는 방법에 대해 보고하였으며, 자석 제거 전과 비교하여 자석 제거 후에는 1.5 테슬라와 3.0 테슬라 모두에서 명백한 인공음영의 감소와 함께 유의한 영상 질의 향상을 통해 진단적 유용성을 보여주었다. 하지만 이와 같이 자기공명촬영 전 자석을 제거하는 방식은 감염 및 기기 손상의 위험성을 높일 수 있고[7], 본 증례와 같이 주기적으로 자기공명영상의 촬영이 필요한 경우에는 적절하지 않다.
자석을 제거하지 않은 상태로 자기공명영상 촬영을 할 경우 인공음영에 영향을 미칠 것으로 생각되는 인자로는 영상기법(sequence), 자기장의 세기, 내부 장치의 크기나 종류, 위치 등이 있다. Walton 등[8]은 인공와우 이식 환자에서 영상기법에 따른 소뇌교각과 내이도에 대한 가시성을 평가하였는데, 축상면 3D i nversion recovery prepared fast spoiled g radient echo, 2 mm 관상면 T1 강조영상, 2 mm 축상면 T1 강조영상 순으로 우수한 결과를 보였으며, Schro¨der 등[9]은 인공와우 이식 환자에서 T1과 T2 강조영상 중 T2 강조영상에서 내이도 및 미로를 더욱 잘 관찰할 수 있었다고 보고하였다. Todt 등[10]은 각각 다른 회사의 3개 종류의 인공와우를 이식한 환자들에서 인공음영을 비교하였으나 장치의 종류에 따른 유의한 차이를 보이지 않았으며, 1.5 테슬라와 3.0 테슬라를 비교하였을 때는 장치를 중심으로 하는 완전히 검은 인공음영은 비슷하나 주변의 흐린 인공음영의 경우 3.0 테슬라에서 더욱 넓게 나타난다고 보고하였다.
영상의 인공음영은 내부 장치의 위치를 중심으로 발생하기 때문에, 영상을 통해 관찰하고자 하는 목표 구조물과의 위치 관계를 고려한 삽입 위치 선정이 중요하다. Todt 등[7]은 인공와우의 삽입 위치에 따라 자기공명영상에서 내이도와 미로의 평가에 인공음영이 미치는 영향을 연구하였는데, 내이도와 미로 모두를 가장 적절히 평가하기 위해서는 자석의 위치가 외이도 상방으로 비근점과 외이도를 연결하는 선에서 90도 각도/9 cm 거리를 확보하거나 160도 각도/9 cm 거리 확보가 필요하다고 하였다. 본 증례에서는 Todt 등[7]의 연구에서 제시한 두 가지 옵션 중 인공와우의 내부장치를 160도로 삽입할 경우 후두부에 외부장치가 위치하게 되므로 청각적인 측면에서 불리할 수 있기 때문에 90도 각도로 내부장치 삽입을 선택하였다. 따라서 비근점-외이도를 연결한 선에서 90도 각도로 외이도에서 7 cm 상방에 내부장치 최하단이 오도록 하여 자석까지 약 9 cm를 확보하였다. 술후 촬영한 3.0 테슬라 뇌자기공명영상에서 축상면과 관상면 영상을 종합하여 내이도의 평가가 가능하였지만, 축상면에서는 우측 내이도의 완전한 평가가 인공음영으로 불가능하였기 때문에 향후 유사한 증례에서 인공와우를 삽입할 때에는 내이도에서 최대한 멀리 내부장치가 위치하도록 하는 것이 유리할 것으로 사료된다. 그러나 본 수술 중 활동전극을 정원창으로 삽입한 후 활동전극이 움직이지 않도록 하기 위하여 유양동 내에 남기게 되는 전극의 여유길이가 불과 2 cm였음을 감안하면 내부장치의 위치를 더 올릴 수 있는 여지는 많지 않다. 향후 인공와우 이식 후 뇌자기공명영상에서 내이도를 평가할 수 있는 최적의 위치를 결정하기 위하여 내이도에서 다양한 각도와 길이를 비교하는 연구가 더 필요할 것으로 사료된다.
Acknowledgements
None
Notes
Author Contribution
Writing—original draft: Dong Hyuk Jang. Writing—review & editing: Min Suk Chai, Hyun Joon Shim.
