37세 남자에서 비부비동 수술 후 진단된 B형 혈우병 1예
A Case of Hemophilia B Diagnosed after Rhinosinus Surgery in 37 Year-Old Patient
Article information
Trans Abstract
Hemophilia is an X-linked recessive disorder, which is classified into hemophilia A, defined by factor VIII deficiency and hemophilia B, defined by factor IX deficiency. The usual clinical presentation is spontaneous bleeding and prolonged activated partial thromboplastin time in a person without history of a coagulation disorder. The severity of hemophilia describes how serious a problem is and has been defined by a traditional classification into three forms: severe, moderate, mild. Hemophilia has never been reported after a rhinosinus surgery in otorhinolaryngology in Korea, but we encountered a 37-year-old man with hemophilia B who had undergone a rhinosinus surgery. He had no bleeding tendency in the past nor a family history for bleeding. But the patient presented with continuous nasal bleeding for a few days after surgery. We report this case of hemophilia B diagnosed after rhinosinus surgery that was cured with Factor IX replacement therapy with a review of the relevant literature.
서 론
혈액응고인자의 선천적 결함으로 출혈성 경향을 보이는 질환을 총칭하여 혈우병이라 한다. 이 중 X 염색체에 존재하는 제8응고인자와 제9응고인자의 결핍이 가장 흔하며 각각 A형 혈우병, B형 혈우병이라 칭한다[1]. A형 혈우병의 발생빈도는 생존 남아 5000~10000명당 1명이 발생하는 것으로 보고되고 있으며, B형 혈우병 환자는 이것의 약 1/5 수준 정도로 더 드문 것으로 보고되고 있다[2]. 전 세계적으로 약 70만 명 이상의 혈우병 환자가 있을 것으로 추산되고 있으며 국내에는 약 2000명의 환자가 등록되어 있다[3].
A형 및 B형 혈우병은 응고인자 수치에 따라 중증, 중등도, 경증으로 분류한다. 중증의 B형 혈우병에서는 출혈 관절증이 빈번하게 나타나며, 일반적인 경우 생후 1년 내에 진단이 가능하고 치료 받지 않은 경우에서 2~5개월 사이에 자연출혈증상이 나타날 수 있다. 중등도의 B형 혈우병의 경우에서도 자연 출혈 경향이 있으나 중증인 경우보다 나타나는 시기가 지연되며 외상 이후에 계속적인 출혈증상이 있으며 5~6세 전에 진단을 받는 경우가 많다. 경증 B형 혈우병은 자연출혈이 없어서 평생 진단을 받지 못하는 경우도 있다고 알려져 있으나 일반적으로 외과적 수술, 치아발치, 심한 외상 후에 계속적인 출혈증상이 나타나게 되어 발견되는 경우가 보고되고 있다[4]. 이처럼 수술 후 경증의 혈우병이 진단된 경우는 이비인후과 영역에서 편도선 절제술 후의 경우가 보고되어 있으며[5], 최근 A형 혈우병 환자에서 부비동 수술 후 발견된 경우가 보고된 적 있으나 B형 혈우병이 보고된 적은 없었다[6].
본 이비인후과 교실에서는 내시경 부비동 수술과 점막하 하비갑개 절제술을 시행 받은 환자에게서 수술 후 출혈로 인해 B형 혈우병을 진단한 1예를 경험하였기에 문헌 고찰과 함께 보고하는 바이다.
증 례
개인 이비인후과에서 비용종을 진단 받았던 적이 있는 37세 남자 환자가 내원 1개월 전부터 발생한 지속적 비루 및 비폐색 증상을 주소로 본원 이비인후과 외래로 내원하였다.
수술 전 방사선 검사로 컴퓨터단층촬영을 시행하였으며 우측 상악동염 소견이 관찰되었다(Fig. 1). 혈액검사에서는 활성화 부분 트롬보플라스틴 시간(activated partial thromboplastin time, aPTT)이 70초(정상범위 29~45초)로 증가한 결과를 보였으나 다른 검사에서는 이상소견이 없었다. aPTT 재검사를 실시한 결과에서도 여전히 61.7초로 증가된 소견을 보여 본원의 혈액종양 내과에 수술과 연관된 위험도 및 출혈 가능성에 대해 협진을 의뢰하였다. 재검사 및 혼합검사 시행 후 38.8초로 교정된 결과를 보이고 과거력상 수년 전 비골 골절수술, 포경 수술, 발치 후 출혈의 문제가 없었음을 근거로 수술에 특별한 문제가 없을 것이라는 의견이었고, 이에 수술을 결정하였다.
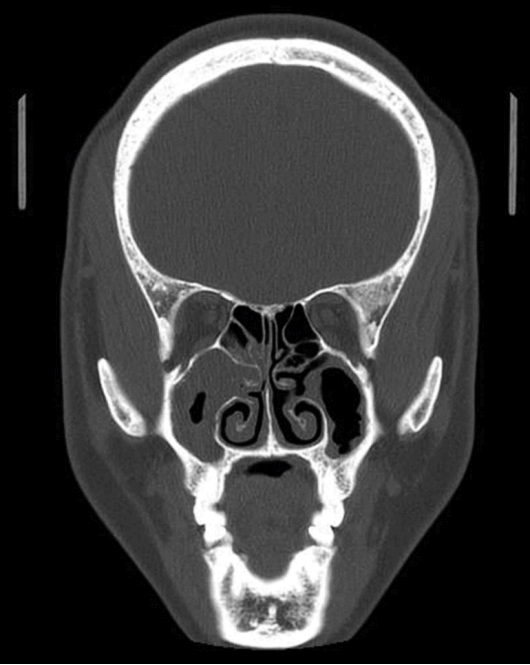
Paranasal sinus compute tomography with contrast (coronal cut) shows right maxillary sinusitis and polyp in nasal cavity.
수술은 전신마취하 양측 내시경 부비동 수술과 하비갑개 점막하 절제술을 시행하였다.
사골동, 상악동 내시경 수술 및 하비갑개 점막하 절제술을 시행하였고, 수술 동안 약 50 cc의 출혈 소견이 관찰되었다(Fig. 2A). 다만 좌측 상악동 점막에 외상 후 발생한 혈종이 흡수되어가는 양상의 소견이 관찰되었다(Fig. 2B). 이외 별다른 문제 없이 수술을 종료하였으며, 양측 부비동은 생흡수성 패킹제제(NasoporeⓇ; Polyganics B.V., Groningen, the Netherlands)로 하비갑개 수술 후에는 각각 2장의 바셀린(vaseline) 거즈 삽입을 시행하였다. 수술 도중과 바셀린 거즈 삽입을 유지하는 기간 동안 출혈은 일반적인 경우와 다르지 않았다.
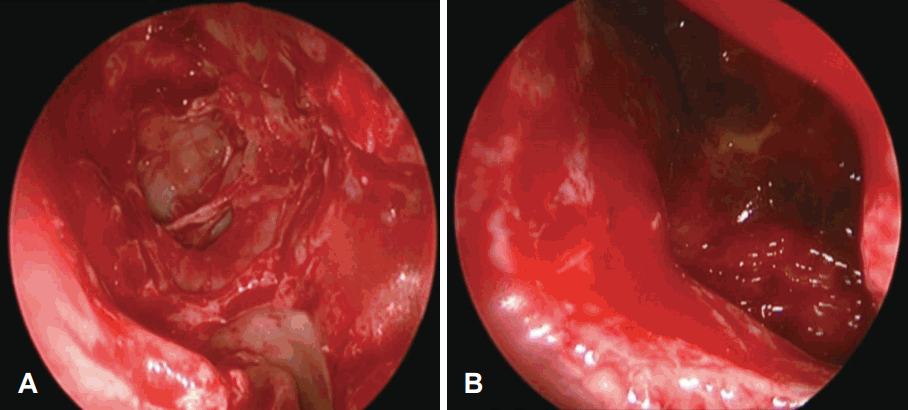
Intraoperative endoscopic view; there was no abnormal bleeding during the operation (A). Intraoperative nasal endoscopic view like aspects hematoma absortion findings in left maxillary sinus (B).
술 후 2일째 일상적인 과정처럼 비강 내 바셀린 거즈 제거 후 점막 수축제가 도포된 제제를 이용하여 지혈을 시행하였으나 양측 하비갑개 부근의 출혈이 2시간 동안 150 cc 이상 지속되어 다시 바셀린 거즈 삽입을 시행하였고 지혈이 가능하였다. 술 후 3일째 지속적인 후비루 증상과 바셀린 거즈 전방으로 삼출성 출혈이 지속되어 다시 바셀린 거즈 삽입을 시행하였다. 술 후 4일째 시행한 혈액검사에서 aPTT 70초로 높은 결과를 보였고 양측 바셀린 거즈 제거 후 우측 하비갑개에 SurgicelⓇ (ETHICON Sarl, Neuchatel, Switzerland)을 사용하여 지혈하였으며 출혈은 전반적으로 멎어가는 양상이었다. 하지만 술 후 5일째 좌측 하비갑개에서도 1시간 동안 40 cc 이상의 출혈이 발생하여 좌측에도 SurgicelⓇ을 삽입하고 그 위쪽으로 SpongostanⓇ(Johnson & Johnson Medical Korea, Seoul, Korea)을 추가 삽입하여 지혈을 시행하였다. 하지만 지속적인 후비루와 비강 내 혈종이 형성되어 일반적인 술 후 출혈의 양상과는 달라 본원 혈액종양 내과에 재협진을 요청하였다. 혈액종양 내과에서 aPTT 증가 소견 및 추가적으로 제9응고인자 정량 검사를 진행하였으며 우선적으로는 동결혈장제제를 수혈하였다. 술 후 6일째 환자는 동결혈장제제를 수혈 받았음에도 지속적으로 양측 하비갑개에서 혈종이 생성되었고 점막 수축제가 도포된 제제를 사용하여 지혈해 보았으나 큰 효과가 없었다. 게다가 지속적인 비강 내 지혈제 삽입으로 인해 환자의 비강 통증 및 스트레스성 두통이 발생하였으며 이에 따라 혈압이 지속적으로 높게 관찰되었다. 이에 심장혈관내과와 상의하여 항고혈압제제[NorvascⓇ(amlodipine) 5 mg; Pfizer, Dalian, China]를 경구로 복용하기 시작하였다. 술 후 7일째 후비루 증상 및 삼출성 출혈이 멈추지 않고 지속되어 다시 양측 비강에 SurgicelⓇ과 바셀린 거즈 삽입을 시행하였으나 삼출성 출혈은 계속되었다. 지속적인 출혈로 혈액종양내과에 재협진을 요청하였고 농축적혈구제제와 동결혈장제제를 수혈하였으나 aPTT의 수치 변화 및 증상 호전은 관찰 되지 않았다. 술 후 8일째부터는 출혈이 조금씩 줄어드는 양상이었으나 경한 후비루 증상은 지속되어 바셀린 거즈는 제거하지 않고 술 후 10일째까지 경과관찰을 시행하였다. 술 후 11일째 바셀린 거즈를 일부 제거하였고 이후 환자는 경한 삼출성 출혈 양상의 출혈을 보였다. 술 후 12일째는 지속적 삼출성 출혈에 대해서 혈액종양 내과에 재협진을 요청하였으며 시행했던 제9응고인자 정량 검사에서 8%로 저하된 소견으로 B형 혈우병으로 진단되어 이에 제9응고인자 수혈에 대한 소견을 들었으나 본원에서는 혈우병 응고인자를 수혈할 수 있는 시스템이 갖춰지지 않아서 타병원으로 전원요청을 하였다. 술 후 13일째 흡수성 패킹제제(SpongostanⓇ, SurgicelⓇ)로만 지혈을 시행한 채 타 병원으로 전원하여 제9응고인자를 2단위 수혈 받았으며 5일 뒤 외래로 내원하여 남아 있는 흡수성 패킹제제들을 제거하였다(Fig. 3).
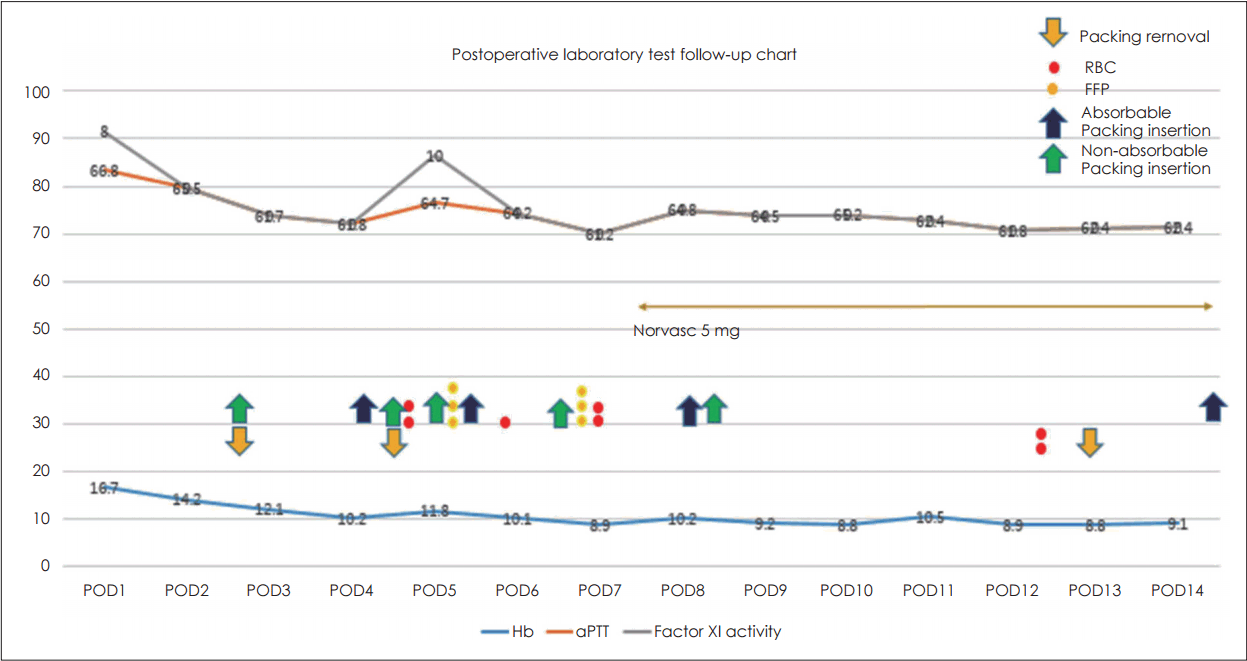
Postoperative laboratory test follow-up chart. This chart presents the post operative date and dose of transfusion (RBC, FFP) and factor IX activity (gray color), packing insertion (green arrow), packing removal (yellow arrow). RBC: red blood cell, FFP: fresh frozen plasma.
이후 현재 6개월 동안 지속적으로 본원 이비인후과 및 내과 외래 통원 치료 시행 중이나 출혈 소견은 없었다.
고 찰
혈우병은 상염색체 열성 유전병으로 알려져 있으며 드물게는 고령에서 원인미상이나 자가면역질환과 연관되어 응고인자에 대한 억제인자가 생기는 것이 원인이 되어 발생하기도 한다. 이에 의한 증상으로는 무증상 혹은 비출혈, 혈뇨, 산후 출혈 등이 알려져 있고 외상 후 조절되지 않는 출혈로서 나타나기도 한다. 혈우병은 응고인자의 혈장 농도(정상농도 50~150%)에 따라서 경증, 중등도, 중증으로 나누어지는데 경도는 혈장 내 응고인자 농도가 6~30% 이상인 경우, 중등도는 1~5% 이하, 중증은 1% 이하로 정의한다[4].
본 증례에서의 환자는 경증에 해당되는 것으로 사료되고, 이에 평소에 증상이 없어 진단 받지 못한 것으로 생각된다. 혈우병이 이비인후과 수술 후 진단된 경우는 11세 환아에서 편도선 적출술 후[5], 64세 환자에서 부비동 수술 후 후천성 A형 혈우병이 발견된 것이 보고되었다[6]. 본 증례는 이미 보고된 두 증례와 달리 B형 혈우병이라는 점 이외에 수술 경험이 없는 소아와 후천적으로 고령환자에서 발생한 경우가 아닌 수술과 발치 경험이 있는 30대 남성에서 수술 후 발생한 점이 의미를 가진다.
본 증례 경험을 통하여 우리는 두 가지 교훈을 얻을 수 있다. 첫째는 수술 전 응고검사 이상자가 성인인 경우에도 과거력이나 가족력에서 명확한 혈우병 같은 출혈성 질환을 의심할 수 없을 경우에도 그 가능성을 완전히 배제하지 말아야 한다는 것이다. 본 증례와 유사한 가장 극단적인 경우가 안과 영역에서 지주절제술(trabeculectomy) 시술 2달 후 출혈을 보인 93세 환자의 보고가 있다[7]. 그 증례의 경우도 93세 환자에서 과거 충수 절제술, 발치 후 출혈이 없었으며, 본 환자의 경우도 과거에 포경 수술이나 발치 후 출혈이 없었다는 과거력에 의거해 혈우병의 가능성을 경미하게 판단한 경우라 하겠다.
둘째는 경도의 혈우병 환자에서 수술 전 출혈에 대한 준비없이 비부비동염 수술을 한 경우 출혈은 어떻게 발생하며 지혈을 어떻게 시행하느냐에 대한 정보를 얻을 수 있다. 일반적인 혈우병 환자들에게서 각종 수술로 인한 사망률은 10~35% 정도로 높게 보고되고 있으며, 편도 적출 혹은 발치 및 포경 수술 후 출혈로 사망하는 비율이 23%라고 보고되어 있다[8-10]. 이와 같이 본래 위험성이 있는 환자를 수술한다는 사실은 예측하지 못한 결과를 가져올 수 있으며, 따라서 미연에 방지하는 것이 중요하고, 이에 대한 대책이 필요할 것으로 생각된다. 혈우병으로 진단된 환자에서 수술이 필요한 경우에는 원칙적 방침이 있다[3]. 1) 수술은 혈우병 환자를 치료한 경험이 있는 의료팀과 협력하여 실시한다. 2) 수술 장소는 환자의 응고인자 활성도를 수시로 신속하게 점검해 줄 수 있는 검사실을 갖춘 병원이어야 한다. 3) 수술 전 점검 및 평가 과정에 항체 검사도 포함시켜야 한다. 4) 수술은 일주일 중 초반, 그리고 하루 중 이른 오전에 실시해야 만약의 경우 검사실 및 혈액은행의 제대로 된 지원을 받을 수 있다. 5) 큰 수술을 실시하기 전, 언제든 쓸 수 있도록 충분한 양의 응고인자제제를 확보해 놓아야 한다. 6) 모든 수술, 응급 수술까지도 혈액응고인자의 적절한 보충하에 시행하며 수술 후에도 충분 기간 혈액응고인자가 보충되어야 한다. 하지만 국내에서는 건강보험 등의 현실적 문제를 고려하여 혈우병 센터 병원으로 의뢰하는 것이 가장 현실적인 방법이라고 생각된다.
혈우병의 근본적인 치료는 없다. 출혈을 예방하는 것이 중요하고, 증상의 완화를 위한 대증요법이 필요하며, 많은 출혈이 있을 것 같으면 수혈을 해줄 수 있겠다. 하지만 급성 출혈이 있을 때 가장 중요한 처치는 부족한 응고인자의 보충이다. 응고인자 보충을 위해서는 프로트롬빈(prothrombin) 복합제제 혹은 응고인자 단독 제제를 사용하며, B형 혈우병에 사용할 수 있는 제9응고인자 농축제제는 비교적 안정성이 높아 보관된 혈장이나 혈액을 사용하여도 무방하다고 알려져 있다[4]. 그러나 수술 후 발견된 경우 본 증례를 일반화할 수는 없지만 적어도 유사한 사례가 발생할 경우의 참고자료로 가치를 가질 것으로 생각된다. 수술 집도의 혹은 수술 술기에 따라 차이는 있겠으나 본 증례를 통하여 볼 때 경도의 혈우병에서 비부비동 수술 중에 비정상적 출혈은 발생하지 않았으며 수술 직후에도 일반적 경우와 양상이 다르지 않았다. 그러나 바셀린 거즈 제거 후 출혈이 발생하였으며 흡수성 패킹제제를 유지한 부비동 수술 부위의 문제는 없었으나, 하비갑개 수술 부위에서 출혈이 발생하였으며 이는 비흡수성 패킹제제의 강한 압박에 의해서 일시적 지혈이 가능하였다는 것이다. 이러한 지혈은 응고인자 수혈을 하지 못하는 경우 적어도 수술 후 2주 이상 유지가 필요한 것으로 추정된다.
결론적으로, 본 이비인후과학 교실에서는 수술 전 진단되지 않은 혈우병 환자에서 내시경 부비동 수술 및 하비갑개 수술 후 B형 혈우병을 진단하였다. 수술 후 지혈되지 않는 출혈이 발생하였고 이에 대한 치료로 비흡수성 패킹제제 및 적혈구제제 및 동결혈장제제, 최종적으로는 응고인자 수혈과 추가적인 치료 과정에 대해서 보고하는 바이다.